Nội dung
Giải pháp tế bào gốc điều trị Parkinson tại Nhật Bản: Lấy lại khả năng vận động và hy vọng
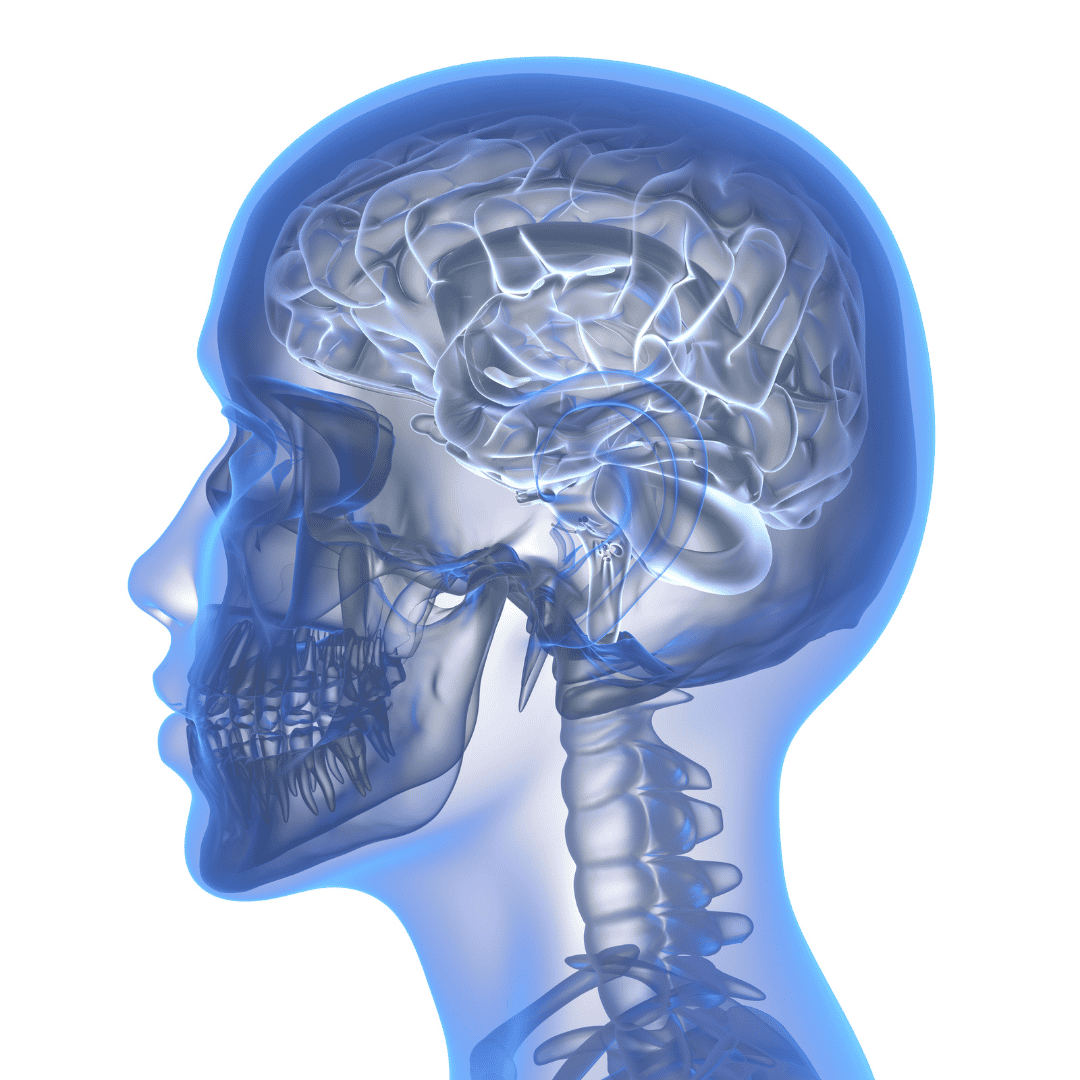
Nhật Bản được công nhận trên toàn cầu là quốc gia tiên phong trong lĩnh vực y học tái tạo, đặc biệt là đối với các bệnh lý thần kinh như bệnh Parkinson. Chính tại đây, các tế bào gốc đa năng cảm ứng (tế bào iPS) mang tính cách mạng đã được phát hiện, mở ra một kỷ nguyên điều trị mới. Đối với những bệnh nhân đang phải đối mặt với các triệu chứng vận động tiến triển của bệnh Parkinson, Nhật Bản mang đến cơ hội độc đáo để tiếp cận các liệu pháp tế bào gốc được pháp luật cho phép và quản lý chặt chẽ, vốn thường không có sẵn hoặc chỉ được phép thực hiện trong các thử nghiệm lâm sàng ở những nơi khác.
Các phòng khám tế bào gốc tại Nhật Bản hoạt động dưới sự giám sát chặt chẽ của Bộ Y tế, Lao động và Phúc lợi (MHLW) thông qua "Luật về An toàn Y học Tái tạo". Điều này đảm bảo rằng các liệu pháp chủ yếu sử dụng tế bào gốc trung mô (MSC) - có nguồn gốc từ mô mỡ hoặc dây rốn - được xử lý tại các Trung tâm Xử lý Tế bào (CPC) hiện đại để đảm bảo vô trùng và hiệu quả.
Mục tiêu của các liệu pháp này là tận dụng tác dụng cận tiết của tế bào gốc để giảm viêm thần kinh, bảo vệ các tế bào thần kinh sản sinh dopamine hiện có và có khả năng kích thích sửa chữa các đường dẫn thần kinh bị tổn thương. Bệnh nhân đổ xô đến Nhật Bản không chỉ vì nền khoa học tiên tiến này mà còn vì sự chăm sóc tỉ mỉ, chu đáo và tôn trọng đặc trưng của hệ thống y tế Nhật Bản.
Mặc dù không phải là phương pháp chữa trị đảm bảo, liệu pháp tế bào gốc ở Nhật Bản đại diện cho một cách tiếp cận dựa trên cơ sở khoa học, đặt an toàn lên hàng đầu trong việc quản lý bệnh Parkinson và hướng tới cải thiện chất lượng cuộc sống.
Bạn có biết?
Tại Đại học Kyoto, Nhật Bản đã tiến hành thử nghiệm lâm sàng đầu tiên trên thế giới sử dụng tế bào iPS để điều trị bệnh Parkinson. Nghiên cứu mang tính bước ngoặt này bao gồm việc cấy ghép các tế bào tiền thân sản sinh dopamine khỏe mạnh vào não. Mặc dù các phòng khám thương mại chủ yếu sử dụng tế bào gốc trung mô (MSC) vì lý do an toàn và tính sẵn có, nghiên cứu đột phá này nhấn mạnh chuyên môn vô song của Nhật Bản trong lĩnh vực tái tạo thần kinh.
Những điểm chính cần lưu ý
Đạo luật An toàn năm 2014 đảm bảo tất cả các liệu pháp tái tạo đều được chính phủ xem xét và cấp phép.
Các liệu pháp tập trung vào việc ngăn chặn sự thoái hóa của các tế bào thần kinh dopamine thông qua các cơ chế chống viêm.
Các phương pháp bao gồm truyền tĩnh mạch và phương pháp đưa thuốc qua đường mũi tiên tiến để vượt qua hàng rào máu não.
Quy trình sàng lọc người hiến tặng nghiêm ngặt và tiêu chuẩn xử lý tế bào giúp giảm thiểu rủi ro nhiễm trùng hoặc đào thải.
Các tế bào được nuôi cấy trong các trung tâm xử lý tế bào chuyên dụng (CPC) đáp ứng các tiêu chuẩn dược phẩm.
Việc điều trị thường được kết hợp với hướng dẫn phục hồi chức năng và hỗ trợ dinh dưỡng để đạt được kết quả tốt hơn.
Quy trình "Phê duyệt có điều kiện" nhanh chóng
Nhật Bản áp dụng hệ thống "Phê duyệt có điều kiện" độc đáo cho các sản phẩm y học tái tạo. Nếu một liệu pháp cho thấy lợi ích và độ an toàn khả quan trong các thử nghiệm ban đầu, nó có thể được phê duyệt sử dụng lâm sàng trong tối đa 7 năm trong khi thu thập thêm dữ liệu. Chính sách tiên tiến này cho phép bệnh nhân tiếp cận các phương pháp điều trị hiện đại nhiều năm trước khi chúng có mặt tại Mỹ hoặc châu Âu.
Việc tìm kiếm dịch vụ chăm sóc y tế ở nước ngoài có thể phức tạp, đó là lý do tại sao các phòng khám hàng đầu tại Nhật Bản cung cấp các gói điều trị toàn diện. Trong phần dưới đây, chúng tôi đã tổng hợp danh sách các nhà cung cấp dịch vụ trọn gói. Các gói này thường bao gồm thu hoạch và xử lý tế bào, tư vấn y tế, điều trị và hỗ trợ hậu cần như đưa đón sân bay và dịch vụ phiên dịch. Hãy xem xét các lựa chọn này để tìm ra giải pháp hoàn hảo cho hành trình điều trị của bạn.
Lưu ý: Hãy kiểm tra xem gói dịch vụ có bao gồm các buổi tư vấn từ xa qua điện thoại sau điều trị hay không, vì đây là những buổi tư vấn rất quan trọng để theo dõi tiến trình hồi phục sau khi bạn trở về nhà.
Chi phí điều trị tế bào gốc tại Nhật Bản phản ánh tiêu chuẩn cao về công nghệ, an toàn và chuyên môn của các chuyên gia. Mặc dù thường không được bảo hiểm chi trả, khoản đầu tư này đảm bảo bạn được tiếp cận với y học tái tạo đạt chuẩn. Bảng dưới đây nêu rõ phạm vi chi phí ước tính, thay đổi tùy thuộc vào nguồn tế bào (mỡ dưới da so với dây rốn), số lượng tế bào (liều lượng) và số lần điều trị cần thiết cho tình trạng cụ thể của bạn.
Lời khuyên: Số lượng tế bào cao hơn hoặc phác đồ đa liều sẽ làm tăng chi phí đầu tư nhưng có thể mang lại kết quả khả quan hơn.
Stem Cell Treatment for Parkinsons Disease Cost Comparison in Japan
| Quốc gia | Thủ tục | Giá |
|---|---|---|
| United States | Stem Cell Treatment for Parkinsons Disease, Stem Cell Therapy | $25000 |
Việc lựa chọn cơ sở y tế phù hợp là vô cùng quan trọng đối với sự an toàn. Chúng tôi đã xác định được các trung tâm y tế hàng đầu tại Nhật Bản có giấy phép hợp lệ từ Bộ Y tế, Lao động và Phúc lợi để thực hiện các liệu pháp tái tạo. Các phòng khám này được kiểm tra kỹ lưỡng về việc tuân thủ Luật An toàn Y học Tái tạo, việc sử dụng các phòng thí nghiệm được chứng nhận và kinh nghiệm trong điều trị các rối loạn thoái hóa thần kinh. Hãy xem xét hồ sơ của họ để xác minh bằng cấp và chuyên môn của họ.
An toàn là trên hết: Chỉ chọn những phòng khám có thể cung cấp "Mã số Kế hoạch Cung cấp" chính thức do Bộ Y tế, Lao động và Phúc lợi (MHLW) cấp.
Những câu chuyện cá nhân mang lại góc nhìn vô cùng quý giá. Các video lời chứng thực được giới thiệu bên dưới thể hiện trải nghiệm của các bệnh nhân quốc tế đã đến Nhật Bản để điều trị bệnh Parkinson. Hãy xem những video này để nghe trực tiếp về sự cải thiện chức năng vận động, chứng run và mức năng lượng của họ, cũng như ấn tượng của họ về sự chăm sóc mà các đội ngũ y tế Nhật Bản cung cấp.
Nhận định: Nhiều bệnh nhân ghi nhận sự cải thiện ở các triệu chứng "không liên quan đến vận động" như giấc ngủ và tâm trạng, những yếu tố cũng quan trọng không kém đối với chất lượng cuộc sống.
Phản hồi trung thực rất cần thiết cho việc ra quyết định. Trong phần này, bạn sẽ tìm thấy các đánh giá đã được xác minh từ bệnh nhân và gia đình của họ, những người đã trải qua điều trị tại Nhật Bản. Hãy đọc về mức độ hài lòng của họ đối với việc giao tiếp, vệ sinh cơ sở vật chất và sự hỗ trợ tổng thể mà họ nhận được trong suốt thời gian lưu trú. Những đánh giá này giúp bạn hình dung một cách thực tế về những gì bạn có thể mong đợi từ hành trình điều trị của mình.
Mẹo khi xem đánh giá: Hãy chú ý đến những đánh giá đề cập đến sự dễ dàng giao tiếp thông qua phiên dịch viên, vì điều này đảm bảo trải nghiệm không bị căng thẳng.
Trình độ chuyên môn của đội ngũ y tế là yếu tố quan trọng nhất trong quá trình điều trị của bạn. Chúng tôi đã tổng hợp danh sách các chuyên gia hàng đầu về y học tái tạo tại Nhật Bản. Các bác sĩ này được chứng nhận bởi Hiệp hội Y học Tái tạo Nhật Bản và hành nghề tại các cơ sở được Bộ Y tế, Lao động và Phúc lợi Nhật Bản cấp phép. Hồ sơ của họ nêu bật trình độ học vấn, nền tảng nghiên cứu và kinh nghiệm lâm sàng trong điều trị các bệnh lý thần kinh.
Chuyên gia tái tạo được cấp phép
Bác sĩ được chứng nhận bởi MHLW
Mạng lưới của chúng tôi bao gồm các bác sĩ đã trải qua quá trình kiểm duyệt nghiêm ngặt của chính phủ để được phép thực hiện liệu pháp tế bào. Họ thường là những người đóng góp vào các nghiên cứu toàn cầu về tế bào gốc và duy trì các tiêu chuẩn đạo đức và an toàn cao nhất.
Trọng tâm tái tạo thần kinh
Chăm sóc bệnh Parkinson và thần kinh
Các chuyên gia hàng đầu thường kết hợp kiến thức chuyên môn về thần kinh học và y học tái tạo. Sự kết hợp hai chuyên môn này cho phép họ điều chỉnh liều lượng tế bào và phương pháp truyền tế bào sao cho phù hợp với nhu cầu cụ thể của bệnh nhân Parkinson, hướng đến mục tiêu bảo vệ thần kinh tối đa.
Chăm sóc lấy bệnh nhân làm trung tâm
Omotenashi (Lòng hiếu khách Nhật Bản)
Các chuyên gia Nhật Bản nổi tiếng với cách tiếp cận tôn trọng và chu đáo. Họ dành thời gian để hiểu những khó khăn hàng ngày mà bệnh nhân mắc bệnh Parkinson phải đối mặt, đảm bảo rằng kế hoạch điều trị hỗ trợ cả sự cải thiện về thể chất và sức khỏe tinh thần.
Lãnh đạo khoa học
Nhật Bản là nơi khai sinh ra tế bào iPS và là quốc gia dẫn đầu thế giới trong nghiên cứu tế bào gốc. Di sản khoa học này được ứng dụng vào thực tiễn lâm sàng, nghĩa là bệnh nhân được điều trị dựa trên những bằng chứng khoa học mới nhất và tiêu chuẩn kỹ thuật cao nhất.
Cam kết của quốc gia đối với sự đổi mới đảm bảo rằng các phác đồ điều trị liên tục được hoàn thiện để đạt hiệu quả và độ an toàn cao hơn.
Quỹ tín thác quản lý
"Đạo luật về An toàn trong Y học Tái tạo" cung cấp mức độ giám sát mà không nơi nào khác có được. Bệnh nhân có thể tin tưởng rằng các phòng khám đang hoạt động hợp pháp, tế bào được xử lý trong các phòng thí nghiệm được chứng nhận và an toàn là ưu tiên hàng đầu.
Điều này giúp loại bỏ những rủi ro liên quan đến các phòng khám tế bào gốc "tự phát" ở những quốc gia ít được quản lý chặt chẽ hơn.
Cơ sở hạ tầng y tế tiên tiến
Hệ thống chăm sóc sức khỏe của Nhật Bản nổi tiếng với công nghệ tiên tiến và điều kiện vệ sinh nghiêm ngặt. Các Trung tâm Xử lý Tế bào (CPC) thường được đặt trong hoặc gần các phòng khám, đảm bảo tế bào luôn tươi mới và có khả năng sống sót tại thời điểm truyền.
Kết hợp với văn hóa chăm sóc tỉ mỉ, môi trường này tạo điều kiện tối ưu cho các phương pháp điều trị y tế phức tạp.
Tiếp cận y học tái tạo tiên tiến đòi hỏi sự hướng dẫn của chuyên gia và sự tin tưởng. PlacidWay kết nối bạn với các phòng khám tế bào gốc được cấp phép và kiểm định tại Nhật Bản, đảm bảo một hành trình điều trị an toàn, minh bạch và được hỗ trợ đầy đủ, mang lại sự an tâm cho bạn.
Xác minh giấy phép
Chúng tôi xác nhận rằng mỗi phòng khám đối tác đều có giấy phép hợp lệ từ Bộ Y tế Nhật Bản để thực hiện các liệu pháp tái tạo một cách hợp pháp.
Đánh giá trước chuyến đi
Chúng tôi hỗ trợ các chuyên gia y tế Nhật Bản tiến hành xem xét sơ bộ hồ sơ y tế của bạn để xác định điều kiện đủ điều kiện đi du lịch trước khi bạn cam kết đi du lịch.
Bảng phân tích chi phí rõ ràng
Nhận báo giá chi tiết bao gồm xử lý tế bào, quản lý và chi phí nằm viện, đảm bảo bạn hiểu rõ toàn bộ khoản đầu tư.
Dịch vụ phiên dịch
Chúng tôi kết nối bạn với các phòng khám cung cấp dịch vụ phiên dịch y tế chuyên nghiệp, đảm bảo sự giao tiếp rõ ràng ở mọi bước.
Hỗ trợ hậu cần
Đội ngũ của chúng tôi hỗ trợ sắp xếp chuyến đi, bao gồm thông tin về visa và tìm chỗ ở phù hợp gần phòng khám.
Vận động vì quyền lợi bệnh nhân
Chúng tôi luôn sát cánh bên bạn trong suốt quá trình, bảo vệ quyền lợi của bạn và đảm bảo trải nghiệm của bạn đạt tiêu chuẩn cao nhất.
Khám phá tiềm năng của y học tái tạo một cách tự tin. Liên hệ với PlacidWay ngay hôm nay để nhận tư vấn miễn phí và báo giá cá nhân hóa cho liệu pháp tế bào gốc tại Nhật Bản.
Nhận báo giá cá nhân miễn phí của bạn
.png)





.png)




.png)
.png)
.png)




Share this listing